Powyższy wpis nie stanowi porady medycznej.
Ten artykuł ma charakter informacyjny, a zawarte w nim informacje nie zastąpią indywidualnej porady lekarskiej, dietetycznej czy farmaceutycznej, dostosowanej do sytuacji Pacjenta.
Wpis zawiera jedynie ogólne informacje, które nie mogą stanowić wyłącznej podstawy do zastosowania określonego sposobu odżywiania czy leczenia, ani także do zmiany nawyków.
Zawsze skonsultuj się z lekarzem lub innym specjalistą przed podjęciem jakichkolwiek działań mających wpływ na życie, zdrowie lub samopoczucie.


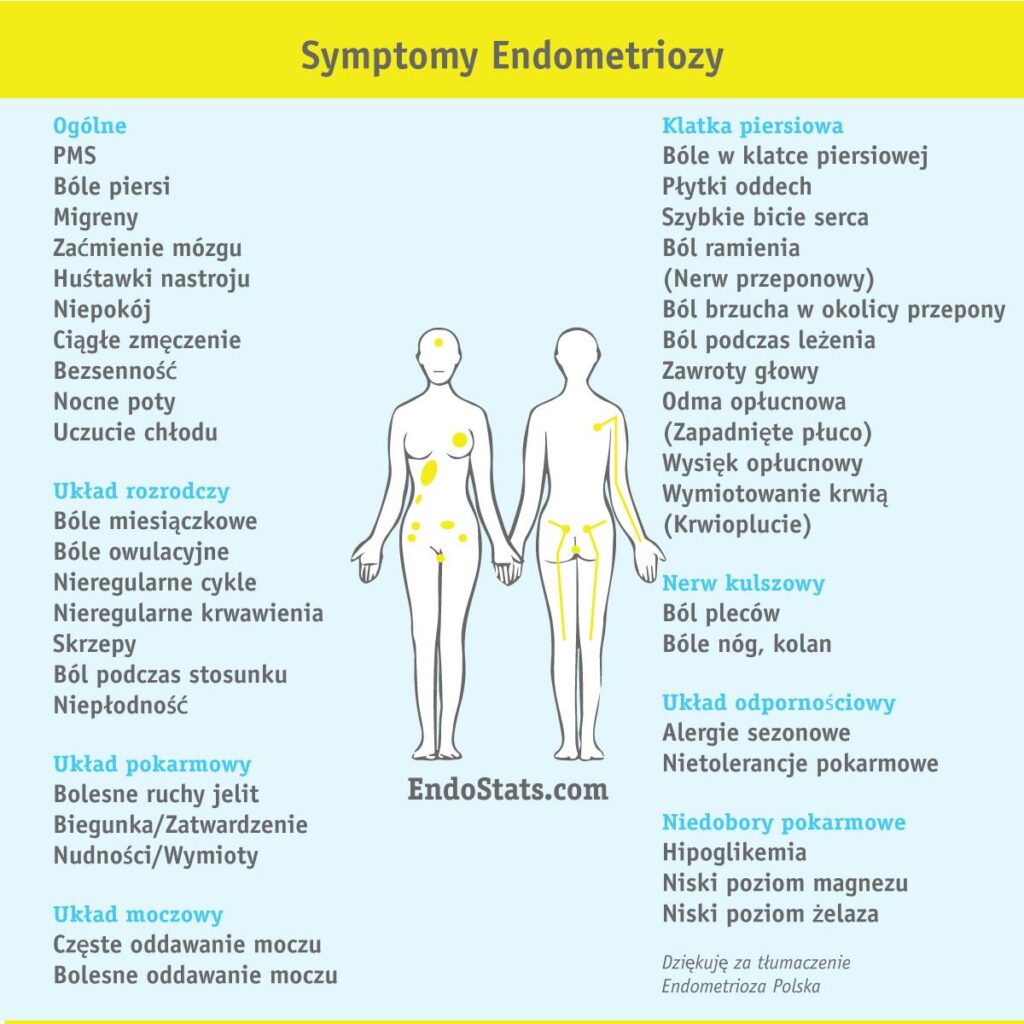
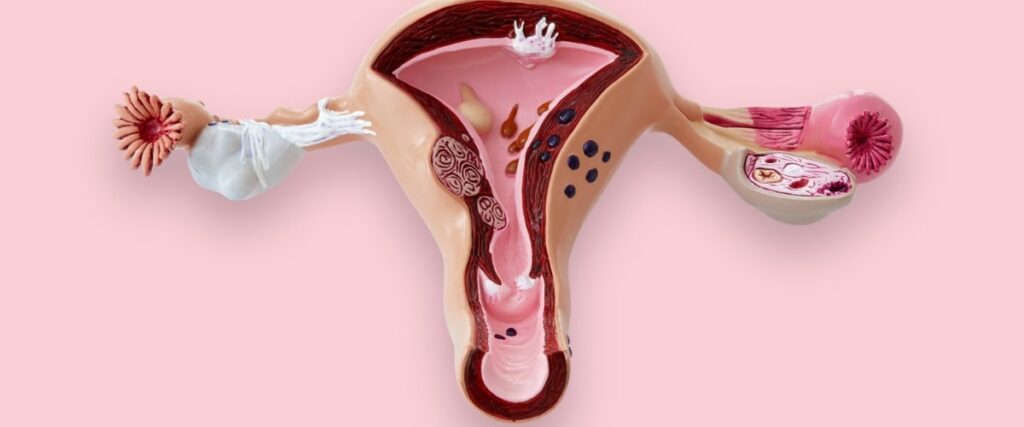



 Drogie Pacjentki,
Drogie Pacjentki,